Боли в косточках на ногах около большого пальца
Содержание статьи
От здоровья стоп зависит не только самочувствие человека, но и возможность перемещаться, выполнять повседневную работу, заниматься спортом, красоваться в красивой обуви. Поэтому любые неприятные ощущения и, уж тем более боль, вызывают негативные эмоции. Когда болит косточка на ноге около большого пальца, человек испытывает не только физический, но и моральный дискомфорт. Тем временем, лечение обычно откладывается, а проблему пациенты пытаются решить, применяя примочки, компрессы или разрекламированные чудо-средства. Чтобы понять, что же делать, если болит косточка на ноге, придется разобраться в происхождении такой проблемы и понять, как формируется шишечка на стопе.
Общая характеристика вальгусной деформации
После длительной нагрузки на ноги человек испытывает определенный дискомфорт. Очень часто жалобы связаны с тем, что болит косточка на большом пальце ноги. И если вначале патологических процессов ступня болела только после нагрузок, то с прогрессом заболевания, при котором косточки на ногах увеличиваются в размерах, боли начинают беспокоить и в состоянии покоя.
Как формируется шишка
Многие пациенты воспринимают шишки на ступне, как воспалительное образование, и начинают лечить при помощи распространенных народных методов. Такой подход на время устраняет болезненные ощущения, но сама шишка возле большого пальца продолжает расти.
Фактически же подобное образование является деформацией стопы и лечение должно предусматривать, прежде всего, ортопедическое воздействие.
Благодаря уникальному строению человеческой стопы, ноги не только способны выдерживать колоссальные нагрузки, но и выполнять амортизационную функцию, что предотвращает появление сотрясений в области позвоночника и других суставов нижних конечностей во время движения. Естественными амортизаторами являются своды стопы. Продольный свод стопы проходит непосредственно по ее внутреннему краю, а поперечный под основанием пальцев.
У здоровых стоп плюсневые кости пальцев расположены параллельно друг другу. Когда же своды начинают проседать на фоне ослабления связок и мышечных тканей, положение плюсневых костей может изменяться.
Чаще всего от нормального положения отклоняются первые кости больших пальцев ног. На фоне такого смещения формируется патологический вальгусный угол. Выступающая часть такого угла – это головка кости, вывернутая из основания сустава. Со временем она начинает утолщаться, что воспринимается как косточка на ноге у большого пальца.
Как развивается патология
Растет такая шишка постепенно и на начальных этапах вызывает лишь периодический дискомфорт. Дальнейшее покрытие образования костной тканью обусловлено адаптацией к неестественной нагрузке.
На практике поперечное плоскостопие, возникающее по ряду причин, приводит к поэтапным изменениям:
- стопа теряет амортизационные функции;
- точки опоры неизбежно смещаются;
- нагрузки, приходящиеся на стопу, распределяются неверно;
- происходит частичный вывих сустава большого пальца;
- головка кости выходит их сустава.
Именно деформация сустава объясняет, почему болит косточка на ноге.
Причем с переходом заболевания на более запущенные стадии боль усиливается:
- На начальной или первой стадии угол отклонения плюсневой кости не превышает 20 градусов. Потому дискомфорт возникает только при ношении неудобной обуви.

- При увеличении угла до 30 градусов и переходе болезни на вторую стадию болеть косточка на ноге начинает после длительной ходьбы, особенно в узкой или на высоком каблуке обуви.
- На третьей стадии, когда палец уже отклонен в сторону на 30 – 50 градусов, шишка хорошо видна визуально. Причем болит косточка на ноге сбоку довольно сильно при ношении любой обуви.
- На запущенной четвертой стадии вальгусный угол превышает 50 градусов. При такой деформации болеть шишки на ногах будут постоянно, независимо от нагрузок.
Осложнением нередко является развитие воспалительного процесса и деформация остальных пальцев.
Но даже в начале заболевания можно заподозрить наличие патологии. Повышенная утомляемость стоп, отечность, образование натоптышей и мозолей должны натолкнуть на мысль о патологических изменениях в строении стопы. Учитывая, что на начальной стадии исправить патологию реально при помощи ортопедических методов, стоит при малейшем дискомфорте пройти диагностику.
Причины вальгусной деформации
Основная причина отклонения плюсневой кости большого пальца – это поперечное плоскостопие. Оно же развивается на фоне провоцирующих факторов внутреннего и наружного характера.
Внутренние факторы
К внутренним причинам можно отнести как наследственную предрасположенность, так и возрастные, патологические изменения состояния суставов и костей.
Развивается чаще всего плоскостопие по причине наличия различных заболеваний стопы:
- недоразвития формы костей;
- дисплазии сухожилий и связок;
- скошенности суставной щели;
- чрезмерной подвижности суставов;
- слабости связок и мышц;
- остеопороза;
- артроза;
- артрита.
Кроме этого к изменению свода стопы могут привести системные заболевания, в том числе:
- сахарный диабет;
- снижение концентрации эстрогенов;
- климактерические изменения.
Усугубляется процесс наследственной предрасположенностью. Нередко болят косточки у всех представительниц женского пола в роду, и заболевание называют семейным.
Внешние факторы
Косвенными причинами, которые ускоряют процесс формирования шишек, являются внешние факторы.
К ним можно отнести:
- ношение неудобной обуви и туфель на каблуке выше 4 см;
- различные повреждения стопы, которые затрагивают, прежде всего, связочный аппарат;
- повышенные нагрузки на стопы как профессионального, так и спортивного характера;
- ожирение, что дает и повышенные физические нагрузки на суставы, и гормональные изменения в организме.
В большей степени такой патологии подвержены женщины. Это объясняется как ношением каблуков, так и наличием более эластичных и слабых связок стопы.
Болезнь появляется или усугубляется во время климакса, так как у пациентки меняется гормональный статус, что в свою очередь приводит к остеопорозу и разволокнению связок.
Встречается вальгусная деформация и у девочек подросткового возраста, что также объясняется игрой гормонов и ускоренным ростом.
В группу риска попадают женщины, имеющие египетский тип стопы, когда большой палец длиннее второго. Обычно при такой форме плюсневая кость удлиненная, что способствует ее подвывихам. Поэтому пациенткам с длинным первым пальцем рекомендовано в качестве профилактики отказаться от ношения обуви с каблуком выше 3 см и зауженным носком.
Дифференциальная и клиническая диагностика
Следует учитывать, что не всегда шишка на ноге болит по причине вальгусной деформации стопы.
Нередко невыносимую боль с появлением гиперемии в области большого пальца вызывает:
- Бурсит, при котором воспаляется суставная сумка в области пальца. При частых травмах воспаление может приобрести хронический характер, что неизбежно сопровождается болями.
- Подагра – заболевание, связанное со скоплением кристаллов мочевой кислоты в суставе на фоне нарушений обменных процессов. Чаще всего болезнь поражает именно большой палец, впоследствии распространяясь на другие суставы. В месте скопления солей развивается воспалительный процесс с локальной гиперемией кожных покровов и появлением отечности. В дальнейшем характерно появление тофусов в мягких тканях и атрофирование костей.
Для выяснения истинных причин болей проводится комплексная диагностика.
Подтвердить наличие воспалительных процессов помогут лабораторные анализы крови и мочи.
Чтобы обнаружить ортопедические изменения, проводится:
- Рентген. Снимки делают в положении стоя в нескольких проекциях. При наличии вальгусной деформации и распластанности стопы на снимках отклонения отлично просматриваются.
- Плантография. Компьютерное сканирование стопы под нагрузкой дает графическое изображение, на котором видны возможные деформации.
- Подометрия. Измеряется отношение длины стопы к высоте подъема, что дает возможность определить наличие поперечного плоскостопия на начальных этапах. Плоской считается стопа, когда подометрический индекс меньше 29.
Измерить подометрический индекс можно и самостоятельно, но более точные данные получаются благодаря применению компьютерных методов обследования.
Видео
Видео — Косточка у большого пальца ноги
Основные методы лечения косточки
Единой тактики лечения шишки на стопе не существует. Врач подберет оптимальную схему после сбора анамнеза и проведения соответствующих обследований. В основном лечение будет зависеть от угла отклонения плюсневой кости, то есть стадии заболевания. Но также будет учтено наличие сопутствующих и провоцирующих заболеваний, а также степень выраженности болезненного синдрома.
Лечение на начальном этапе
Обычно при появлении образования в области большого пальца пациенты не спешат к доктору, а пытаются сделать популярные компрессы или примочки. Однозначно, после любой сделанной в домашних условиях обезболивающей процедуры человек чувствует облегчение. Уходит усталость, тяжесть и частично боли. Но такие мероприятия не способны вернуть вышедшую из сустава головку плюсневой кости в нормальное положение.
Здесь упор в лечении необходимо делать на ортопедические методы. Причем на начальных порах они действительно способны исправить ситуацию.
Подбираются ортопедические изделия индивидуально.
Чаще всего пациентам рекомендуют носить:
- Ночной бандаж. Такой ортез удерживает большой палец в правильном положении с анатомической точки зрения.
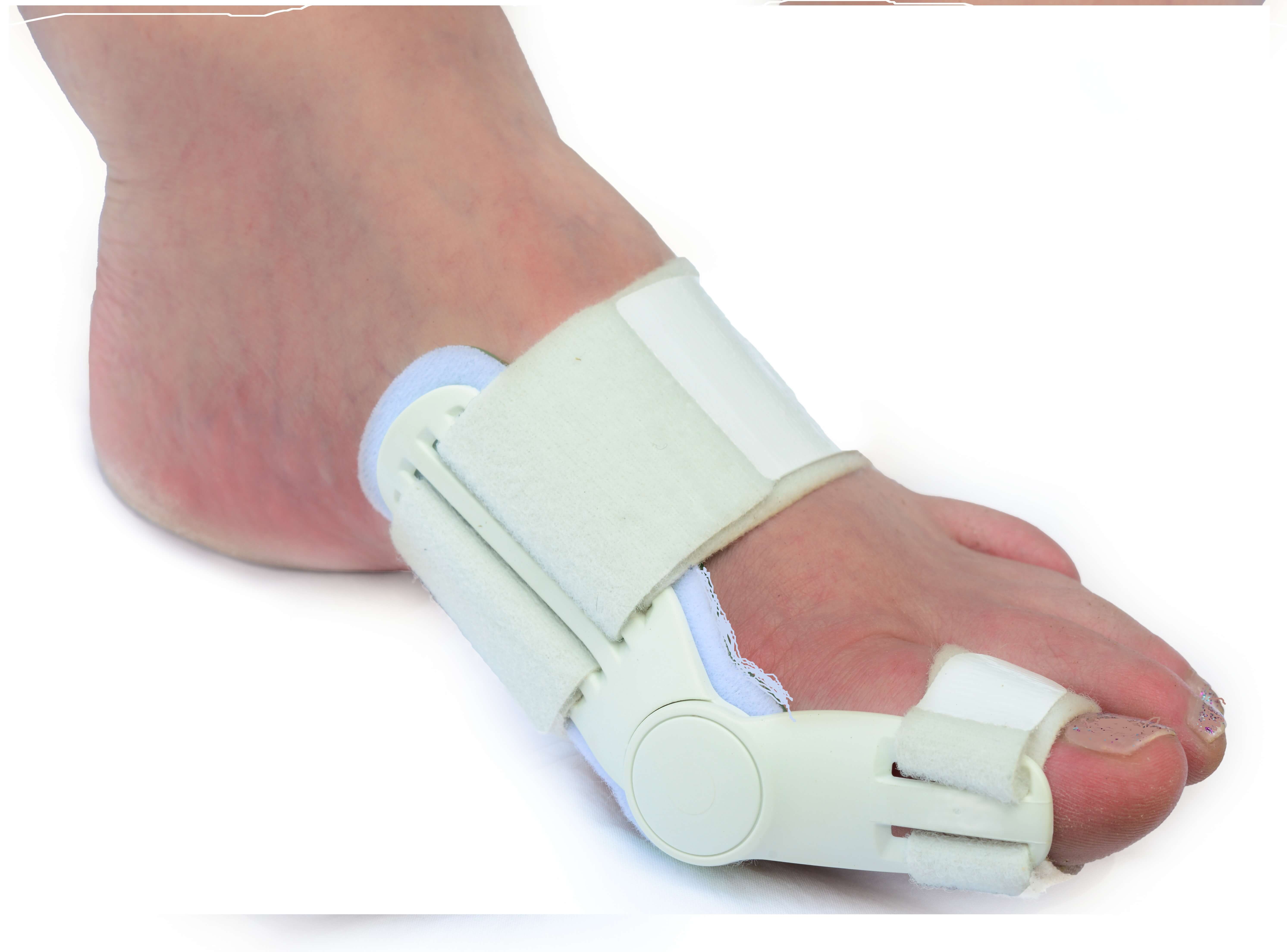
- Корригирующие прокладки. Они придают большому пальцу естественное положение и защищают саму шишку от чрезмерного давления.
- Ортопедические стельки. Помогают правильно распределить нагрузку на стопу и предотвращают ее дальнейшее расплющивание.
- Межпальцевые перегородки. Необходимы для обеспечения комфорта во время ходьбы.
Обязательно необходимо сменить обувь. Идеальными считаются туфли с закругленным носком и каблуком, не превышающим 4 см. Обратите внимание при выборе обуви на качество материала и плотность подошвы, наличие супинаторов. Независимо от типа и качества обуви во время болезни ее придется носить с ортопедическими стельками.
Дополняют лечение массажем стопы. Он помогает снять воспалительные процессы, улучшить локальный кровоток и восстановить подвижность в суставе. Проводят как классический массаж, так и точечный курсами по 10 – 14 дней и повторами после перерывов. Если нет возможности делать профессиональный массаж, можно проводить сеансы самомассажа.
Отдельно стоит остановиться на гимнастике. Существует несколько лечебных курсов, которые направлены на укрепление связочного аппарата и свода стопы, разработку суставов, массирование ступней.
Делать гимнастику необходимо регулярно, лучше дважды в день.
Она может включать:
- хождение на носочках, пятках, боках стоп;
- подъемы на носки и пятки;
- статическое удержание в напряжении разведенных пальцев, свода стопы;
- рисование пальцами ног;
- собирание пальцами мелких предметов;
- перекатывание стопами бутылки, мяча, массажера;
- хождение босиком по различным поверхностям.
Также корректируется питание. Из него убираются продукты, способствующие набору веса и отложению солей. Это, прежде всего, жирные блюда и простые углеводы.
Как лечить косточку на 2, 3 стадии
Когда деформация стопы начинает провоцировать боли, к ортопедическим методам терапии добавляют симптоматические. Они, прежде всего, направлены на уменьшение болезненности и возможного воспаления.
Обычно назначаются препараты нестероидной группы с содержанием Диклофенака или Индометацина. Это могут быть как таблетки или уколы, так и мази.
Чтобы улучшить проникновение лекарственных средств в ткани, делают фонофорез или электрофорез.
Для разрушения костно-хрящевого нароста проводятся процедуры с ударно-волновым воздействием.
Операция на запущенных стадиях
Если консервативная терапия не дает ожидаемых результатов, пациенту назначается операция. Оперативное вмешательство показано и при очень сильных болях.
Чаще всего проводится остеотомия, при которой плюсневая кость укорачивается, а пальцу придается естественное положение. Причем делаться такая операция может и открытым способом и артроскопическим. После последнего фактически не остается шрамов.
Реабилитация занимает около трех месяцев, во время которой необходимо носить специальную обувь.
Но даже после операция существует риск возвращения деформации. Поэтому пациенту рекомендовано строго соблюдать меры профилактики плоскостопия.